Salud Mental 2015;
ISSN: 0185-3325
DOI: 10.17711/SM.0185-3325.2015.006
Recibido primera versión: 10 de mayo de 2013. Segunda versión: 11 de mayo de 2014. Aceptado: 23 de mayo de 2014.
Cetoacidosis diabética asociada al consumo agudo de metilona en un paciente masculino de 21 años
Daniel Serrani Azcurra 1
1 Facultad de Psicología. Universidad Nacional de Rosario. Argentina
Correspondencia: Daniel Serrani Azcurra. Zeballos 1625 (2000) Rosario. Santa Fe, Argentina. E-mail: danielserrani@argentina.com
Abstract
Use of methylone has risen recently, traded as a legal substitute of classic drugs, mimicking its effects. Actually it has been banned in European and American markets. The case of ketoacydotic diabetes complicated with the acute consumption of methylone is described in a 21 years’ caucasic insulin dependent male. After the ingestion of 3 capsules during a party, he presents during the dawn of January, 18th of 2012, to a Buenos Aires State suburban Hospital emergency department (Argentina). He refers having experienced dizziness, vomiting and somnolence, with ketotic breath, dehydration, high heart and breath rates and hypertermia. Lab exams showed metabolic acidosis and on the toxicologic analysis methylone level of 0.09 mg/dl was found. Patient was treated in an ICU with fluid reposition, volume restriction, insulin and potassium. Remission occurred after 48 hours. Mechanisms of action suggested include serotoninergic and noradrenergic effects and antidiuretic hormone release, which in term produce dehydration, lypolisis and ketotic bodies raise with acidosis greater than expected for hyperglicemia.
Conclusions. In this case an association between acute use of methylone and ketoacidotic diabetes was found. Epidemiologic surveillance and education about potential risks of methylone use in young people are suggested, especially those who are predisposed to developing ketoacydotic diabetes.
Key words: Methylone, diabetic ketoacydosis, acute consumption, hyperthermia, dehydration.
Resumen
El uso de metilona se ha visto incrementado últimamente, comercializada como sustituto legal de las drogas clásicas e imitando sus efectos. Actualmente ha sido prohibida en los mercados europeo y americano. Se describe el caso de una cetoacidosis diabética complicada por el consumo agudo de metilona en un joven caucásico de 21 años dependiente de insulina. Luego de ingerir tres cápsulas durante una fiesta, se presenta durante la madrugada del 18 de enero de 2012 al departamento de emergencias de un nosocomio del conurbano bonaerense, partido de General Sarmiento (Argentina). Refiere haber experimentado mareos, vómitos y somnolencia, con aliento cetónico, deshidratación, taquicardia, taquipnea, hipertensión arterial e hipertermia. El laboratorio mostró acidosis metabólica y en el análisis toxicológico se encontró un nivel de metilona de 0.09 mg/dl. Se trató en una unidad de cuidados intensivos con reposición de volumen, insulina y potasio. Remitió luego de 48 horas. Como mecanismos se postulan sus efectos serotoninérgicos y noradrenérgicos y la secreción de hormona antidiurética, que producen deshidratación, lipólisis y aumento de cuerpos cetónicos con acidosis mayor de la esperable por la hiperglicemia.
Conclusiones En este caso se demuestra la asociación entre consumo agudo de metilona y cetoacidosis diabética. Se sugiere la vigilancia epidemiológica y educación sobre los riesgos potenciales del uso de metilona en gente joven especialmente aquellos predispuestos a desarrollar cetoacidosis diabética.
Palabras clave: Metilona, cetoacidosis diabética, consumo agudo, hipertermia, deshidratación.
Introducción
De acuerdo con los reportes oficiales sobre tendencias en el consumo de drogas 1,2 se ha notado la aparición, en los últimos años, de nuevos compuestos sintéticos en el mercado de drogas ilícitas cuyo consumo es cada vez mayor. Muchas de esas sustancias se comercializan como drogas recreativas (legal highs), cuyo uso y comercialización no están sometidos a control y por lo tanto se ofrecen como sustitutos legales de las drogas clásicas, imitando sus efectos. Generalmente estas sustancias se consumen junto con otras drogas. Según un estudio europeo,3 la metilona, incluida dentro del grupo de las catinonas sintéticas, alcanzó un porcentaje de consumo del 41%, detrás de la 2-CB (4-bromo-2,5-dimetoxi-fenetilamina) que alcanzó el 80%. En otro estudio americano para detección de estimulantes sintéticos, 4 sobre dos mil muestras de orina se encontró metilona en el 21% de los casos, superado sólo por el MDPV, que se encontró en el 88%. Hasta el año 2010, en Europa, la metilona y la mefedrona (4-metil-metcatinona) fueron identificadas como las sustancias de consumo más común dentro del grupo de las catinonas, 5 y desde el año 2010 en adelante aumentaron significativamente las intoxicaciones asociadas con su uso.6 La metilona (3,4-metilendioxi-N-metilcatinona) es el análogo β-cetónico de la metilen-dioxi-metanfetamina (MDMA), conocida como MDMC, MDMCAT, bk-MDMA, M-1 o M-3. Es una sustancia estimulante que provoca efectos clínicos similares a la MDMA pero más suaves. Pertenece a la familia química de las fenetilaminas y dentro de éstas, al grupo de las catinonas, alcaloides activos primarios de la planta Catha edulis (Khat)7 (figura 1). Descubierta y patentada por Jacob Peyton y Alexander Shulgin en 1996 como un antidepresivo,8 pertenece a una nueva generación de feniletilaminas de diseño, siendo considerada como una alternativa a la más popular “éxtasis” [metilen-dioxi-metanfetamina (MDMA)] o metanfetamina. Apareció en el mercado europeo en 2004, inicialmente en Holanda, con el nombre de “Explosion” (explosión) bajo la forma de un aromatizador ambiental con olor a vainilla. En el año 2005, el gobierno holandés prohibió su venta. En el mercado americano pudo eludir las restricciones legales al ser comercializada como sales para baño (bath salts) “no aptas para consumo humano”. Sin embargo, actualmente la Administración para el Control de Drogas de los Estados Unidos (DEA) la ha clasificado como agente de categoría I, junto a otras sustancias de alto potencial adictivo como heroína, dietilamida del ácido lisérgico (LSD), marihuana (cannabis), metacualona y peyote.9 No obstante, esta medida no ha reducido su disponibilidad.10 Actualmente, un número indeterminado de jóvenes está expuesto a la metilona aunque su uso se incrementa progresivamente, difundido sobre todo entre los jóvenes concurrentes a fiestas masivas denominadas “raves”; en tanto que son las complicaciones del consumo agudo las que más han crecido últimamente.11,12 La cetoacidosis diabética ocurre cuando hay deficiencia de insulina y aumento de la resistencia periférica a la misma, junto con un incremento de hormonas contra-reguladoras (cortisol, glucagon, hormona de crecimiento y catecolaminas). Se produce hiperglicemia, deshidratación, desbalance electrolítico, hiperosmolaridad, utilización reducida de glucosa y aumento de cuerpos cetónicos: aceto-acetato, β-hidroxibutirato y acetona. Junto con la deshidratación disminuye la filtración glomerular y la glucosuria, empeora la hiperglicemia/hiperosmolaridad y disminuye el K+ intracelular.13 Si no se trata adecuadamente con reposición de líquidos e insulina, esta condición puede empeorar y ser potencialmente fatal.
Presentación de caso
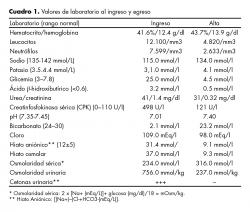
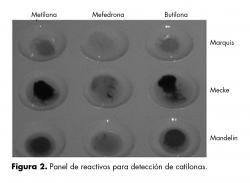
Durante la madrugada del 18 de enero de 2012, un joven caucásico de 21 años es traído por sus amigos al departamento de emergencias de un nosocomio del conurbano bonaerense, partido de General Sarmiento (Argentina), con un cuadro de mareos, vómitos y somnolencia que se instaló durante las últimas cinco horas, mientras se encontraba en una fiesta. Como antecedente inmediato, sus amigos refirieron que había estado bailando desenfrenadamente en la noche previa y que había consumido cerca de seis unidades de agua mineral hiposódica (Eviam® 500 ml), luego de haber ingerido tres pastillas para sentirse más animado. Negaron que hubiera ingerido alcohol. Durante el interrogatorio, el paciente admitió ser diabético insulinodependiente tipo I desde los 12 años, medicado con Insulina glargina a dosis de 50 unidades/día (30 unidades por la mañana y 20 a la hora de la cena) y 10 unidades de insulina lispro (cinco unidades antes de las comidas principales) durante los últimos nueve años. También refirió que había notado en las últimas semanas un aumento del volumen urinario, poliuria, polidipsia y polifagia, además de valores elevados de glicemia capilar, con algunos registros que llegaban incluso a los 20 mmol/l, no obstante fueron ignorados por el paciente. Negó haber omitido algunas de las dosis de insulina o haber padecido fiebre, disuria, tos o dolor de garganta. Interrogado sobre el uso de drogas, dijo que las sustancias consumidas en la fiesta eran su primera experiencia y negó haberlas combinado con alguna droga ilícita. Sus familiares refirieron que unos tres meses atrás había sido admitido en otro hospital por un cuadro compatible con cetoacidosis diabética de origen desconocido, aunque mejoró rápidamente con tratamiento de insulina y antibióticos de amplio espectro, haciendo sospechar en esa oportunidad una infección no detectada. Su último resultado de HbA1c había sido de 11%, revelando un pobre control de su diabetes. En el examen físico presentó aliento cetónico, signos de deshidratación, taquicardia (148 latidos por minuto), taquipnea (26 respiraciones por minuto), tensión arterial de 155/95 mmHg, temperatura de 37.8° C y una presión venosa central de 1 mmHg. Su estado mental reveló una discreta tendencia al sueño, pero se mantuvo orientado todo el tiempo. No se evidenciaron signos de lateralización ni meningismo. A la palpación abdominal presentó dolor difuso sin signos de inflamación peritoneal ni defensa. En la auscultación pulmonar presentó una buena entrada de aire en ambos campos y la radiografía del tórax no reveló anormalidades. El análisis de orina demostró presencia de cuerpos cetónicos, ausencia de piuria y urocultivo negativo (a diferencia de la anterior internación tres meses atrás). La gasometría arterial mostró severa acidosis metabólica con lactato normal y elevación de hiato osmolar sérico y aniónico. La acidosis metabólica era más severa que lo esperable por la elevación del ácido β-hidroxibutírico y el resto de cuerpos cetónicos (cuadro 1). El laboratorio excluyó las fallas hepática, tiroidea, adrenal, pancreática y renal. Los valores de creatin fosfokinasa sérica (CPK) estaban elevados (495 unidades/l, rango normal de 0–110). Luego de realizar el análisis toxicológico se observó en la muestra un color amarillo intenso con reactivo de Marquis (figura 2).14 Posteriormente se realizó un análisis confirmatorio con 100µL de plasma centrifugado evaluado con espectrometría de masa acoplada a cromatografía liquida (Agilent Technologies). Se encontró un nivel de metilona de 0.09mg/dl. El resto del panel toxicológico no mostró residuos de salicilatos, amfetaminas, canabinoles, etanol o metanol.
Se realizó el tratamiento en una unidad de cuidados intensivos donde se practicó reposición de volumen con suero salino 0.9% a dosis de 1L/h, se aplicó insulina humana cristalina mediante infusión continua (0.1U/kg peso/hora) y reemplazo de potasio. Sin embargo, a pesar de la mejoría en los niveles de glicemia, persistió la acidosis con valores elevados. Debido a ello se realizó una hemofiltración venosa para tratar de reducir el hiato aniónico, lo que se consiguió en aproximadamente tres horas de tratamiento (pH 7.4, bicarbonato 17 mmol/l). Luego, el paciente mejoró progresivamente y alcanzó remisión completa de sus síntomas al cabo de 48 horas, siendo dado de alta del hospital a los cuatro días desde el ingreso. Se le prescribió insulina glargina diariamente con una dosis de 60U/día.
Discusión
La metilona se presenta como un polvo de color blanco y cristalino, de sabor amargo, que se prepara en forma de píldoras o líquido, aunque también puede inhalarse con efectos más débiles. Las vías de administración son la oral, intranasal, sublingual, intravenosa y rectal. La primera parece ser la más popular por sus efectos positivos y consistentes, posiblemente debido a la copiosa cantidad de receptores de serotonina presentes en las paredes intestinales. La dosis estimada oscila entre los 60 y los 300mg, mientras que algunos registros informales reportan que son usuales dosis entre 100 y los 250mg, en tanto que las dosis superiores a los 250mg se consideran “peligrosas” (heavy dose). En una publicación reciente se informa una dosis de 120 mg (aunque mezclada con 76mg de metoxi-triptamina[5-MeO-MITP]).15 Farmacocinética: Se absorbe rápidamente por tubo digestivo, con un comienzo de acción a partir de los 30 minutos, y un efecto máximo entre 60 y 90 minutos después de la ingesta. La vida media es de ocho a diez horas, en tanto que la duración total puede demorar hasta 24 horas. La biodisponibilidad es de 65%, y luego de un primer paso hepático, se metaboliza por N-desmetilación seguida de O-metilación, mediado por la catecol-O metiltransferasa. El metabolismo de estos compuestos ocurre a través de una fase I, con el sistema microsomal enzimático del citocromo CY450, y una fase II mediante conjugación con glucurónidos y sulfatos y excreción urinaria. La N-dealquilación es una vía metabólica de menor importancia. Farmacodinamia: la metilona actúa como sustrato no selectivo para los transportadores de membrana de dopamina (DAT), serotonina (SERT) y noradrenalina (NET) bloqueando su recaptación. Tiene una afinidad tres veces menor por SERT y 13 veces menor por el transportador vesicular de monoaminas 2 (VMAT2) respecto al transportador de MDMA, pero su afinidad por receptores de dopamina y norepinefrina es casi idéntica.16 Además aumenta la exocitosis vesicular de serotonina, dopamina, acetilcolina, histamina y noradrenalina en el espacio sináptico incrementando el [Ca2+] citosólico de las terminales sinápticas.17 Al reducir la actividad de las enzimas tirosina-hidroxilasa y triptófano-hidroxilasa, disminuye también los niveles de dopamina y serotonina en los receptores dopaminérgicos D2 de la corteza frontal y el hipocampo. Por otra parte, la metilona aumenta los niveles de serotonina y dopamina en el núcleo accumbens/giro subcalloso (mediadores de la motivación), los cuales forman parte del circuito de recompensa meso-corticolímbico, junto con la circunvolución orbitofrontal, la amígdala y el cíngulo anterior (anticipando la recompensa). Esta serie de acciones liberan la transmisión glutamatérgica en el área prefrontal, sustrato de las acciones psicoestimulantes. Sin embargo, no hay una correlación directa entre los efectos subjetivos de metilona y la inhibición de uno u otro transportador de monoaminas.18 El aumento de norepinefrina explica en parte los efectos simpaticomiméticos sobre el cerebro y el sistema cardiovascular ya que la administración de reboxetina, inhibidor selectivo del NET, reduce los efectos de MDMA y catilonas sobre el aumento de la presión arterial y la frecuencia cardíaca, además de atenuar la euforia subjetiva y la excitación emocional.19 Al aumentar la actividad de la hormona antidiurética (HAD), produce hiponatremia e hipo-osmolaridad. El consumo agudo de metilona, sumado al estrés físico y mental que induce esta sustancia, produce activación del eje hipotálamo-hipofiso-adrenal (HHA). Como resultado, aumentan los niveles de norepinefrina, hormona liberadora de corticotrofina (HLC), adenocorticotrofina (ACTH), cortisol y hormona luteinizante, al tiempo que disminuye los niveles plasmáticos de prolactina.20 Sus efectos simpaticomiméticos se extienden al aparato digestivo, piel y aparato urogenital.21 En suma, la metilona tiene una potencia comparable a los compuestos de referencia d-anfetamina, MDMA y cocaína. Los efectos globales de esta droga incluyen propiedades estimulantes, entactógenas y alucinógenas, además de euforia, empatía, aumento de la actividad física y social, percepción aguda de sonidos y estímulos táctiles, captación intensificada de la música, aumento de la autoestima con disminución en la estimación del riesgo, alucinaciones y paranoia, humor elevado, disminución de la hostilidad, mayor agudeza mental, estimulación sexual moderada. Entre sus efectos secundarios se cuentan cefaleas, mareos, vértigo, insomnio, trastornos del equilibrio, náuseas/vómitos, impotencia, palpitaciones/extrasístoles, sudoración excesiva, acrocianosis (extremidades frías y cianóticas), xerostomía (sequedad de córneas), bruxismo, epistaxis, oleadas de calor, dolor de garganta, supresión del apetito, visión borrosa, midriasis, aumento del tono muscular, inquietud psicomotora, aumento de la tensión arterial y la ansiedad, que puede llegar a la ideación paranoica y estados de confusión. También pueden desarrollarse úlceras gastro-duodenales, infartos intestinales y colitis isquémica, vasculitis en piel y derrames pleurales. Como reacciones más graves se incluyen arritmias fatales, hiperpirexia, rabdomiólisis, insuficiencia renal aguda, hiponatremia, convulsiones, hemorragia intracraneal e hipo o hiperglicemia. La liberación de serotonina unido al bloqueo de su transportador (SERT) puede desarrollar un síndrome serotoninérgico,22 incluyendo deshidratación, coagulación intravascular diseminada, convulsiones y rabdomiólisis. Este síndrome y su alteración neurológica concomitante pueden agravarse aún más en casos de cetoacidosis diabética, en donde se produce un aumento de triptófano y 5-hidroxindolacético (precursores de serotonina) en líquido cefalorraquídeo y plasma.23 La hipertermia, que puede llegar a los 42°C, es debida a la acción de la metilona sobre el SNC, el ejercicio prolongado (bailar desenfrenadamente) y las condiciones del medio ambiente (muchedumbre, altas temperaturas). La hiponatremia e hipo-osmolaridad por aumento de ADH se agrava por la polidipsia psicogénica que puede producir convulsiones, edema cerebral y herniación transtentorial. Los usuarios de metilona describen sus efectos como una mezcla de dextroanfetamina, MDMA y cocaína, debido a ello resulta sumamente adictiva, con alto nivel de dependencia y consumo de cantidades crecientes. Esto puede derivar en dosis tóxicas con frecuentes visitas a las salas de emergencia e incluso con desenlaces fatales.24 En el presente caso, la cetoacidosis diabética, con hiperglicemia y cetonuria concomitantes, contribuyó sólo en parte al bajo pH, ya que los niveles de ácido β-hidroxibutírico no fueron suficientes para explicar el hiato aniónico. La metilona puede producir serias complicaciones en pacientes diabéticos insulinodependientes por varios motivos: reticencia para la consulta médica oportuna, enmascaramiento de síntomas graves por uso concurrente de otras drogas, falta de cumplimiento del régimen de insulina; hiperglicemia y cetosis asociadas a la lipólisis inducida por la hiperactividad simpática, deshidratación e hiponatremia por ingesta insuficiente de agua. El paciente referido había consumido casi tres litros de agua hiposódica durante la noche, alcanzando con dificultad la reposición de agua y electrolitos perdidos. Cuadros de cetoacidosis diabética se han detectado en sujetos insulinodependientes que habían consumido MDMA en forma aguda durante fiestas multitudinarias tipo “rave” en las que habían bailado de manera continua.25 En todos los casos tuvieron buena evolución clínica después de la reposición de líquidos e insulina, aunque en uno de los casos se desarrolló una neumonía que requirió ventilación mecánica.26 En otro estudio sobre 19 pacientes insulinodependientes con cetoacidosis, se encontró que en los seis que habían consumido previamente MDMA, el nivel de acidosis era mayor que en los restantes pacientes no consumidores.27 En un estudio más reciente se encontró que mefedrona, químicamente emparentada con metilona, se asoció con cetoacidosis diabética en un joven consumidor con diabetes insulinodependiente.28 En una investigación sobre consumo de sustancias psicoactivas en Argentina29 sobre una muestra de 12 589 casos de 12 a 65 años, se informó una prevalencia de vida de consumo de estimulantes (MDMA y sustancias relacionadas) de 0.6% (0.9% para hombres y 0.3% para mujeres) de los cuales casi el 80% tenía entre 18 y 34 años y pertenecía a estratos socioeconómicos medios. La edad promedio para la primera experiencia con MDMA, metilona o mefedrona fue de 20 años (14 a 31 años). El perfil del consumidor de metilona incluye el ser hombres jóvenes, heterosexuales, solteros, consumidores de múltiples sustancias, con estudios secundarios o terciarios, pertenecientes a estratos socioeconómicos medios y altos. Éste es un patrón similar al encontrado en otros países.30,31,32 Algunos investigadores han señalado que el uso de drogas puede estar involucrado como marcador del mal control de la diabetes, en particular en la población de adolescentes, quienes a menudo ignoran las complicaciones de su uso aumentando el riesgo de muerte súbita entre los mismos.33 Este peligro debería ser enfatizado en todas las intervenciones médicas con adolescentes. A pesar de que el tratamiento de la cetoacidosis diabética con insulina es satisfactorio, este cuadro debe despertar la sospecha de otras etiologías, aparte de las tradicionales como falta de insulina o infección. Un enfoque actual de esta patología debería enfatizar no sólo el tratamiento precoz de la descompensación diabética, sino la identificación de los precipitantes.34 El cálculo del hiato aniónico permite identificar aquellos consumidores no reportados, cuya acidosis podría ser debida, al menos parcialmente, al uso de drogas. Aunque el tratamiento es de apoyo, el no reconocer el uso de drogas puede producir un rápido deterioro clínico. La identificación precoz de estos pacientes puede facilitar su derivación oportuna para consejo y asesoramiento.
El uso de metilona puede desencadenar cetoacidosis diabética en pacientes con diabetes previa. En este caso se demuestra esa asociación, en donde la fatiga asociada al ejercicio físico extenuante junto con el consumo de la droga puede ser la base de este problema. A menudo los pacientes no desean discontinuar el consumo a pesar de los riesgos potenciales, de modo tal que un mejor monitoreo junto con vigilancia epidemiológica y educación sobre los riesgos potenciales del uso de metilona, son necesarios en gente joven, especialmente en aquellos predispuestos a desarrollar cetoacidosis diabética
Financiamiento
No aplica.
Declaración de conflicto de intereses
Los autores declararon no tener conflicto de intereses.
REFERENCIAS
1. ONU (Organización de Naciones Unidas). Oficina de las Naciones Unidas contra la Droga y el Delito (ONUDD). Informe Mundial sobre las Drogas 2011; Viena. Descargado el 12/02/2013; disponible en: www.unodc.org/unodc/en/data-and-analysis/WDR-2011.html
2. EMCDDA (European Monitoring Centre for Drugs and Drug Addiction). Informe anual 2010. El problema de la drogodependencia en Europa. Observatorio Europeo de las Drogas y las Toxicomanías. 2010, Lisboa. Descargado el 12/02/2013, disponible en: www.emcdda.europa.eu/publications/annual-report/2010.
3. UNODC (United Nations Office on Drugs and Crime).Global SMART update 2012, vol 8 (septiembre). Descargado el 14/04/2013, disponible en: https://www.unodc.org/documents/scientific/Global_SMART_Update_8_S_web.pdf
4. Rohrig T. California Association of Toxicologist (CAT) Proceedings. Designer drugs, the future of drug abuse? Pharmacology of cathinones analogs AKA “Bath salts” May 5-6, 2011. Napa, Ca.
5. European Monitoring Centre for Drugs and Drug Addiction (EMCDDA). Synthetic cathinones, Drug Profiles, 2010. Descargado el 12/03/2013, disponible en: www.emcdda.europa.eu
6. Brunt TM, Poortman A, Niesink RJ et al. Instability of the ecstasy market and a new kid on the block: mephedrone. J Psychopharmacol 2011;25:1543-1547.
7. Patel NB. Mechanism of action of cathinone: the active ingredient of khat (Catha edulis). East Afr Med J 2000;77:329-332.
8. Jacob P, Shulgin AT. Patent WO9639133 1996, 19. CA 126: 117961, Neurobiological Technologies Inc, USA.
9. Drug Enforcement Administration, Department of Justice (2011). Schedules of controlled substances: temporary placement of three synthetic cathinones in Schedule I. Final order. Fed Regist 76: 65371-65375.
10. McElrath K, O’Neill C. Experiences with mephedrone pre- and post-legislative controls: perceptions of safety and sources of supply. Int J Drug Policy 2011;22: 120-127.
11. Pearson JM, Hargraves TL, Hair LS, Massucci CJ et al. Three fatal intoxications due to methylone. J Anal Toxicol 2012;36(6):444-451).
12. Karila L, Reynaud M. GHB and synthetic cathinones: clinical effects and potential consequences. Drug Test Anal 2011;3(9):552-559.
13. KItabchi AE, Umpierrez GE, Miles JM, Fisher JN. Hyperglycemic crises in adult patients with diabetes. Diabet Care 2009;32:1335-1343.
14. Namera A, Nakamoto A, Saito T, Nagao M. Colorimetric detection and chromatographic analyses of designer drugs in biological materials: a comprehensive review. Forensic Toxicol 2011;29(1):1-24.
15. Shimizu E, Watanabe H, Kojima T, Hagiwara H et al. Combined intoxication with methylone and 5-MeO-MITP. Prog Neuropsycopharmacol Biol Psych 2007;31:288-291.
16. Nagai F, Nonaka R, Satoh H, Kamimura K. The effects of non-medically used psychoactive drugs on monoamine neurotransmission in rat brain. Eur J Pharmacol 2007;559:132-137.
17. Lopez-Arnau R, Martinez-Clemente J, Pubill D, Escubedo E et al. Comparative neuropharmacology of three psychostimulant cathinone derivatives: butylone, mephedrone and methylone. Br J Pharmacol 2012;167:407-420.
18. Baumann MH, Ayestas MA Jr, Partilla JS, Sink JR et al. The designer methcathinone analogs, mephedrone and methylone, are substrates for monoamine transporters in brain tissue. Neuropsych 2012;37(5):1192-1203.
19. Hysek CM, Simmler LD, Ineichen M, Grouzmann E et al. The norepinephrine transporter inhibitor reboxetine reduces stimulant effects of MDMA (“ecstasy”) in humans. Clin Pharmacol Ther 2011;90:246-250.
20. Kamata HT, Shima N, Zaitsu K, Kamata T et al. Metabolism of the recently encountered designer drug, methylone, in humans and rats. Xenobiotica 2006;36: 709-723.
21. Bossong MG, Van Dijk JP, Niesink RJM. Methylone and mCPP, two new drugs of abuse? Add Biol 2005;10:321-323.
22. Joksovic P, Mellos N, van Wattum PJ, Chiles C. “Bath salts”-induced psychosis and serotonin toxicity. J Clin Psychiatry 2012;73(8):1125.
23. Curzon G, Kantamaneni B, Callaghan N, Sullivan PA. Brain transmitter precursors and metabolites in diabetic ketoacidosis. J Neurol Neurosurg Psych 1982;45(6):489-493.
24. Carbone PN, Carbone DL, Carstairs SD, Luzi SA. Sudden cardiac death associated with methylone use. Am J Forensic Med Pathol 2013;34(1):26-28.
25. Seymour HR, Gilman D, Quin JD. Severe ketoacidosis complicated by ecstasy ingestion and prolonged exercise. Diabet Med 1996;13(10):908-909.
26. Sogawa C, Sogawa N, Ohyama K, Kikura-Hanajiri R et al. Methylone and monoamine transporters: Correlation with toxicity. Curr Neuropharmacol 2011;9: 58-62.
27. Ng RS, Darko DA, Hillson RM: Street drug use among young patients with Type 1 diabetes in the UK. Diabet Med 2004;21(3):295-296.
28. Wong ML, Holt RIG. The potential dangers of mephedrone in people with diabetes: a case report. Drug Test Anal 2011;3:464-465.
29. Observatorio Argentino de Drogas. Tendencias en el consumo de sustancias psicoactivas en Argentina 2004-2010, población de 16 a 65 años. 2011. Buenos Aires: Secretaría de Programación para la Prevención de la Drogadicción y la Lucha contra el Narcotráfico. Descargado el 12/05/2012, disponible en: http://www.observatorio.gov.ar/investigaciones/Estudio_Nacional_sobre_consumo_en_poblacion_general_Argentina2010.pdf.
30. Calafat A, Stocco P, Mendes F, Simon J et al. Characteristics and social representation of ecstasy in Europe. Palma of Mallorca: IREFREA; 1998.
31. Degenhardt L, Barker B, Topp L. Patterns of ecstasy use. Addiction 2004;99:187-195.
32. De Almeida SP, Silva MT. Characteristics of ecstasy users in São Paulo, Brazil. Subst Use Misuse 2005;40(3):395-404.
33. Pearson JM, Hargraves TL, Hair LS, Massucci CJ et al. Three fatal intoxications due to methylone. J Anal Toxicol 2012;36:444-511.
34. Lee P, Greenfield JR, Campbell LV. Mind the Gap when managing ketoacidosis in type 1 diabetes. Diabet Care 2008;31(7):e58.